Cartographie des risques en ESSMS et EHPAD : méthode complète en 5 étapes


La cartographie des risques en ESSMS et en EHPAD permet d’identifier, de hiérarchiser et de suivre les risques pouvant affecter l’accompagnement, la sécurité des personnes et le fonctionnement de l’établissement.
Crise sanitaire, panne, absentéisme, événement climatique… les risques sont nombreux et peuvent rapidement désorganiser l’accompagnement des résidents. Elle intègre aussi les risques de maltraitance et aide à anticiper les crises, structurer la prévention et sécuriser les pratiques.
Mettre en place une cartographie permet d’identifier, d’analyser et de prioriser ces risques pour mieux s’y préparer, plutôt que de les subir.
Qu'est-ce que la cartographie des risques en ESSMS ?
La cartographie des risques en ESSMS (établissements et services sociaux et médico-sociaux) est un outil de pilotage qui permet d’identifier, d’analyser et de hiérarchiser les situations susceptibles d’impacter le fonctionnement d’une structure.
Elle concerne l’ensemble des ESSMS (EHPAD, FAM, MAS, ESAT, services à domicile…), chacun étant exposé à des risques spécifiques liés à son organisation, à son public accompagné et à son environnement.
Concrètement, la cartographie des risques permet de :
- Recenser les événements pouvant perturber l’activité
- Évaluer leur niveau de criticité (gravité × probabilité)
- Prioriser les actions à mettre en place
L’objectif est de disposer d’une vision claire des vulnérabilités de l’établissement pour anticiper les situations à risque, sécuriser l’accompagnement et faciliter la prise de décision.
Il ne s’agit pas d’un document théorique, mais d’un outil opérationnel, utilisé au quotidien pour structurer la gestion des risques et renforcer la capacité de réaction des équipes.
Cartographie des risques et exigences HAS : ce que dit le référentiel
La cartographie des risques s’inscrit pleinement dans les attentes de la Haute Autorité de Santé dans le cadre de l’évaluation des ESSMS.
Si le référentiel ne rend pas obligatoire la réalisation d’une cartographie formalisée, il impose en revanche une démarche structurée de gestion des risques.
Concrètement, les établissements doivent être en capacité de :
- Identifier les risques liés à leur activité
- Analyser leurs impacts sur les personnes accompagnées
- Mettre en place des actions de prévention adaptées
- Assurer un suivi et une amélioration continue
Dans ce cadre, la cartographie des risques constitue un outil pertinent pour répondre à ces exigences. Elle permet de formaliser une vision globale des risques et de démontrer une approche organisée et cohérente.
Lors de l’évaluation, les attendus portent moins sur le format que sur la réalité des pratiques :
- Les risques sont-ils connus et partagés par les équipes ?
- Des actions concrètes sont-elles mises en œuvre ?
- Les situations à risque font-elles l’objet d’un suivi ?
Autrement dit, la cartographie des risques n’est pas une fin en soi, mais un support pour structurer la démarche qualité et sécuriser l’accompagnement.
Les 5 étapes pour construire une cartographie des risques en ESSMS dont les EHPAD
Pour être utile, la cartographie des risques doit s’appuyer sur une démarche structurée, partagée par les équipes et adaptée aux spécificités de l’établissement.
Cette méthode en 5 étapes peut être appliquée dans tous les ESSMS, en l’adaptant aux réalités de terrain (EHPAD, FAM, MAS, services à domicile…).
1. Clarifier le cadre et mobiliser les acteurs
Avant d’identifier les risques, il est essentiel de structurer la démarche.
Cela consiste à :
- Définir le périmètre concerné (activités, services, organisation)
- Identifier les acteurs impliqués (direction, encadrement, équipes…)
- Préciser les rôles et responsabilités
Cette étape permet d’impliquer les équipes et de garantir une vision partagée des enjeux.
2. Identifier les situations à risque
Une fois le cadre posé, il s’agit de recenser les situations pouvant impacter le fonctionnement de l’établissement.
Pour cela, appuyez-vous sur :
- Les typologies de risques présentées précédemment
- Les événements passés (incidents, retours d’expérience)
- La connaissance terrain des équipes
L’objectif est d’obtenir une vision exhaustive, sans chercher à prioriser à ce stade.
3. Prioriser les risques par criticité (gravité × fréquence)
Chaque risque doit ensuite être analysé selon deux critères :
- La fréquence : probabilité d’occurrence
- La gravité : impact sur les résidents, les équipes et l’organisation
La combinaison de ces deux critères permet de déterminer le niveau de criticité :
Criticité = Gravité × Fréquence
Cette évaluation permet de passer d’une simple liste à une analyse structurée.
4. Formaliser la cartographie
Une fois les risques évalués, il est nécessaire de les représenter de manière claire et lisible.
Cela peut prendre la forme d’un tableau, d’une matrice de criticité ou d’un support visuel partagé.
L’objectif est de :
- Visualiser rapidement les priorités
- Faciliter la compréhension par les équipes
- Disposer d’un outil exploitable au quotidien
Besoin d’un outil pour structurer votre cartographie ?
Un simple tableau peut suffire pour démarrer, mais il montre rapidement ses limites (suivi, mise à jour, partage…).
Une solution comme Qualineo permet de :
- Centraliser les risques
- Procéder à la cotation de criticité
- Lier directement les plans d’actions
- Connecter la cartographie aux événements indésirables (EI) pour alimenter les risques à partir du terrain
Concrètement, chaque événement déclaré peut venir enrichir ou ajuster un risque existant, voire en révéler un nouveau.
Un moyen de passer d’un document statique à un véritable outil de pilotage, connecté à la réalité du terrain.
5. Définir et suivre un plan d’actions
Dernière étape : transformer l’analyse en actions concrètes.
Pour chaque risque prioritaire, il convient de définir : des actions de prévention et de gestion et des mesures de continuité d’activité.
L’enjeu est de réduire le niveau de risque et d’améliorer la capacité de réaction de l’établissement. Cette étape permet de passer d’une cartographie “théorique” à un véritable outil de pilotage.
Quels risques intégrer dans une cartographie en ESSMS (dont les EHPAD) ?
Une cartographie des risques efficace repose sur une vision exhaustive des menaces pouvant affecter un établissement.
Les risques varient selon le type de structure (EHPAD, domicile, handicap…), mais certaines grandes catégories sont communes à l’ensemble des ESSMS.
L’enjeu : ne rien laisser de côté, y compris les risques les moins visibles mais aux conséquences potentiellement majeures.
Les risques liés à l’environnement extérieur
Les ESSMS sont directement exposés aux événements survenant sur leur territoire. Cela inclut notamment :
- Épisodes climatiques extrêmes : canicule, grand froid
- Événements naturels : inondation, tempête, glissement de terrain
- Événements majeurs : séisme, incendie de forêt
- Risques technologiques : accident industriel, transport de matières dangereuses
Ces situations peuvent :
- Empêcher l’accès à l’établissement
- Perturber les réseaux (eau, électricité, transport)
Désorganiser totalement le fonctionnement
Les risques sanitaires et épidémiques
Le risque sanitaire est central, en particulier en EHPAD. La vie en collectivité et la fragilité des résidents favorisent la propagation rapide de pathologies.
Parmi les situations les plus fréquentes :
- Épidémies saisonnières (grippe, gastro-entérite)
- Infections associées aux soins
- Crises sanitaires de grande ampleur
Les impacts sont immédiats : augmentation des besoins en soins, tension sur les équipes et désorganisation du quotidien.
Les risques internes et organisationnels
Tous les risques ne viennent pas de l’extérieur. Certains sont directement liés au fonctionnement de la structure et à son organisation.
On retrouve notamment :
- Incendie ou départ de feu
- Panne électrique ou rupture d’approvisionnement
- Défaillance des équipements
- Manque de personnel ou absentéisme massif
- Rupture de coordination ou de communication
Ces situations peuvent entraîner : une dégradation rapide des conditions d’accueil, une perte de continuité dans les soins et des difficultés de pilotage en situation dégradée.
Ces situations peuvent entraîner une dégradation rapide des conditions d’accueil, une perte de continuité dans les soins et des difficultés de pilotage en situation dégradée.
Les risques liés à la sûreté et aux menaces externes
Les établissements doivent également anticiper les situations de menace ou de malveillance.
Cela peut concerner :
- Intrusion ou comportement violent
- Colis suspect ou alerte à la bombe
- Cyberattaque impactant les systèmes
- Menace terroriste
Même rares, ces situations exigent : des réactions rapides, des consignes claires et une organisation sécurisée.
Identifier ces risques est une première étape. Encore faut-il savoir les analyser, les prioriser et les traduire en actions concrètes.
Cartographie des risques en EHPAD et Plan bleu : quel lien ?
La cartographie des risques et le Plan bleu sont étroitement liés. Loin d’être deux démarches distinctes, ils fonctionnent ensemble pour structurer la gestion des situations de crise en EHPAD.
Une base pour anticiper les crises
Le Plan bleu impose aux établissements de se préparer à des événements exceptionnels susceptibles de perturber leur fonctionnement.
Dans ce cadre, la cartographie des risques intervient en amont. Elle permet d’identifier les situations à risque prioritaires et d’adapter le niveau de préparation en fonction des spécificités de l’établissement.
Elle contribue ainsi à :
- Orienter les choix organisationnels
- Cibler les scénarios de crise à anticiper
- Dimensionner les dispositifs de réponse
Un outil pour structurer la réponse opérationnelle
Au-delà de l’identification des risques, la cartographie permet d’organiser concrètement la gestion de crise. Elle sert de base pour :
- Structurer la cellule de crise
- Définir les rôles et responsabilités
- Formaliser les procédures à activer
En situation réelle, elle facilite la prise de décision en s’appuyant sur des scénarios déjà analysés et priorisés.
Un lien direct avec les plans spécifiques
La cartographie des risques alimente directement les dispositifs prévus dans le Plan bleu.
Elle permet notamment de structurer :
- Les procédures d’évacuation
- Les dispositifs de confinement
- Les consignes en situation exceptionnelle
Chaque plan spécifique repose ainsi sur les risques identifiés en amont, pour proposer des réponses adaptées et cohérentes.
À retenir
La cartographie des risques constitue le point de départ du Plan bleu. Elle permet de passer d’une identification des risques à une organisation opérationnelle de la réponse, adaptée à la réalité de l’établissement.
Cartographie des risques de maltraitance en ESSMS
La cartographie des risques en ESSMS ne peut pas faire l’impasse sur les situations de maltraitance, qui constituent un enjeu majeur pour la sécurité et la dignité des personnes accompagnées.
Contrairement à une idée reçue, ces risques ne concernent pas uniquement des actes intentionnels. Ils peuvent aussi résulter de dysfonctionnements organisationnels, de conditions de travail dégradées ou de situations de vulnérabilité mal prises en compte.
La Haute Autorité de Santé propose d’ailleurs des outils spécifiques pour aider les établissements à repérer ces situations, notamment à travers sa fiche de prévention des maltraitances.
Une analyse à plusieurs niveaux
L’un des apports majeurs de la HAS est de proposer une lecture des risques de maltraitance à trois niveaux complémentaires :
- La personne accompagnée et ses proches (vulnérabilité, isolement, troubles du comportement…)
- Les professionnels (fatigue, manque de formation, posture inadaptée…)
- L’organisation de l’établissement (sous-effectif, défaut de coordination, conditions de travail…).
Cette approche permet d’éviter une vision réductrice du risque et de mieux comprendre les causes profondes.
Repérer les facteurs de risque et les signaux faibles
La cartographie doit intégrer deux dimensions essentielles :
- Les facteurs de risque : situations pouvant favoriser l’apparition de maltraitance
- Les signaux faibles : indices précoces pouvant alerter les équipes.
Comme le souligne la HAS, l’accumulation de signaux faibles doit conduire à une analyse collective et à la mise en place de mesures préventives.
Concrètement, cela peut inclure :
- Des changements de comportement chez une personne accompagnée
- Une dégradation de l’état général sans explication claire
- Des tensions avec les proches ou au sein des équipes
- Une augmentation des plaintes ou des incidents
Intégrer la maltraitance dans sa cartographie des risques
Dans une cartographie des risques, les situations de maltraitance doivent être identifiées, analysées et priorisées au même titre que les autres risques.
Cela implique de :
- Croiser les données issues du terrain (événements indésirables, remontées d’équipes)
- Analyser les causes organisationnelles
- Définir des actions de prévention (formation, organisation, supervision…)
L’objectif n’est pas seulement de réagir, mais d’anticiper et de sécuriser durablement les pratiques.
Cartographie des risques vs DUERP : quelles différences ?
La cartographie des risques en ESSMS et le DUERP (Document Unique d’Évaluation des Risques Professionnels) sont deux outils complémentaires, mais ils ne répondent pas aux mêmes objectifs.
Deux périmètres différents
La cartographie des risques concerne l’ensemble des risques pouvant impacter le fonctionnement de l’établissement et la qualité de l’accompagnement :
- Sécurité des résidents
- Continuité des soins
- Organisation interne
- Gestion des situations de crise
Le DUERP, quant à lui, est centré exclusivement sur les risques professionnels liés à la santé et à la sécurité des salariés (accidents du travail, troubles musculosquelettiques, risques psychosociaux…).
Deux approches complémentaires
La cartographie des risques adopte une vision globale du fonctionnement de la structure. Elle permet d’anticiper les situations critiques et de structurer la gestion des risques à l’échelle de l’établissement.
Le DUERP s’inscrit dans une démarche réglementaire de prévention des risques professionnels, avec des obligations précises en matière d’évaluation, de mise à jour et de plan d’actions.
En pratique, les deux démarches doivent être articulées : certains risques organisationnels peuvent impacter à la fois les professionnels et les personnes accompagnées.
À retenir
La cartographie des risques et le DUERP ne s’opposent pas : ils se complètent.
- La cartographie des risques pilote la gestion globale des risques en ESSMS
- Le DUERP sécurise la santé et la sécurité des professionnels.
Les articuler permet de renforcer la prévention et d’améliorer le fonctionnement global de l’établissement.
Exemple de cartographie des risques en EHPAD
Pour être réellement utile, une cartographie des risques doit être simple à lire et rapidement exploitable par les équipes.
Exemple de tableau de cartographie des risques
Le tableau ci-dessous est proposé à titre d’exemple. Les risques retenus, leur niveau de criticité et les actions envisagées doivent être adaptés au contexte de chaque établissement. Les mesures mentionnées ne sont donc pas exhaustives.
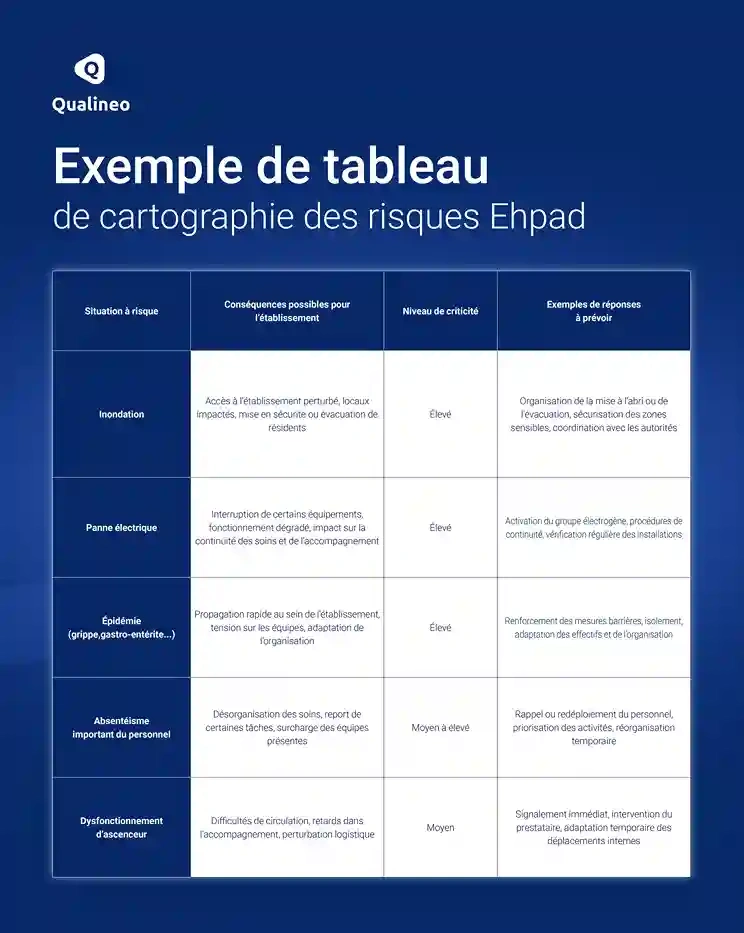
Exemple 1 : gestion du risque d’inondation
Dans certaines zones, les EHPAD peuvent être exposés à des épisodes d’inondation liés à des crues, des fortes précipitations ou des ruissellements.
Concrètement, cela peut entraîner :
- Des difficultés d’accès à l’établissement
- Des coupures de réseaux
- La nécessité d’évacuer les résidents
Les actions associées peuvent inclure :
- L’identification de zones refuges
- La préparation d’un plan d’évacuation
- La coordination avec les autorités locales
Exemple 2 : gestion du risque de panne électrique
Une panne électrique peut avoir des conséquences immédiates sur le fonctionnement d’un EHPAD, notamment en impactant les équipements médicaux ou les systèmes de sécurité.
Les enjeux principaux :
- Maintien des soins
- Sécurité des résidents
- Continuité de l’activité
Les mesures concrètes :
- Mise en place d’un groupe électrogène
- Procédures de fonctionnement en mode dégradé
- Tests réguliers des équipements
Exemple 3 : gestion du risque épidémique
Les épisodes épidémiques représentent un risque majeur en EHPAD, en raison de la vulnérabilité des résidents et de la vie en collectivité.
Les impacts peuvent être rapides :
- Propagation au sein de l’établissement
- Augmentation des besoins en soins
- Tension sur les équipes
Les actions mises en place :
- Protocoles d’hygiène renforcés
- Isolement des cas
- Adaptation de l’organisation
À retenir :
Une cartographie des risques n’est pas un document figé. Elle doit être régulièrement mise à jour et utilisée comme un outil de pilotage au quotidien.
Quels outils mobiliser pour réaliser sa cartographie des risques ?
Pour construire une cartographie des risques pertinente, il est essentiel de s’appuyer sur des sources fiables et des outils adaptés au terrain.
L’objectif n’est pas de multiplier les supports, mais de croiser les informations et de disposer d’un format simple, lisible et exploitable par les équipes.
Les sources externes pour identifier les risques
Les établissements peuvent s’appuyer sur plusieurs ressources institutionnelles pour mieux connaître les risques liés à leur environnement.
Parmi les principales sources :
- Le site Géorisques : informations sur les risques naturels et technologiques par zone géographique
- Le Plan Communal de Sauvegarde (PCS) : organisation de la gestion de crise au niveau de la commune
- Le DICRIM (Document d’Information Communal sur les Risques Majeurs) : recensement des risques locaux
- Les informations des préfectures, ARS ou collectivités
Ces outils permettent d’anticiper les événements susceptibles d’impacter l’établissement en fonction de son implantation.
Les données internes à l’établissement
Les données internes constituent une source précieuse pour identifier les situations à risque réellement rencontrées sur le terrain.
À exploiter en priorité :
- Les événements indésirables déclarés
- Les incidents passés
- Les retours d’expérience (RETEX)
- Les observations des équipes
Cette approche permet de partir du réel, d’impliquer les professionnels et d’identifier des vulnérabilités.
Les outils pratiques pour formaliser la cartographie
Une fois les informations collectées, il est essentiel de les structurer dans un format clair et partagé. Les formats les plus utilisés :
- Tableau de suivi des risques
- Matrice de criticité (gravité × fréquence)
- Grille de cartographie des risques
- Support visuel avec code couleur
L’objectif est de disposer d’un outil : facile à lire et à actualiser et utilisable par l’ensemble des acteurs.
Les erreurs à éviter dans la cartographie des risques
La cartographie des risques est un outil puissant à condition d’être correctement utilisée.
Certaines erreurs fréquentes peuvent en limiter l’efficacité, voire la rendre inutile au quotidien.
Sous-estimer les risques organisationnels
Les risques les plus visibles (incendie, crise sanitaire…) sont généralement bien identifiés.
En revanche, les risques liés à l’organisation sont souvent négligés, tels que : le manque de coordination, le défaut de communication ou encore la tension sur les effectifs.
Ces situations peuvent désorganiser rapidement l’établissement, même en dehors de toute crise majeure.
Ne pas prioriser les risques
Lister des risques ne suffit pas. Sans hiérarchisation, la cartographie perd tout son intérêt opérationnel.
Le risque est de traiter tous les sujets au même niveau, de disperser les ressources et de ne pas agir sur les situations les plus critiques.
Une cartographie efficace doit permettre de faire des choix clairs.
Produire un document qui n’est pas utilisé
Une cartographie des risques ne doit pas rester un document “théorique” ou uniquement utilisé lors d’une évaluation.
Les dérives fréquentes :
- Document figé, jamais mis à jour
- Outil non partagé avec les équipes
- Absence de lien avec les décisions opérationnelles
Résultat : une perte de sens et d’efficacité.
Ne pas impliquer les équipes
La cartographie des risques ne peut pas être construite uniquement au niveau de la direction.
Sans implication des équipes :
- Certains risques passent inaperçus
- Les actions sont moins adaptées au terrain
- L’appropriation est limitée
À l’inverse, une démarche participative permet :
- D'enrichir l’analyse
- De renforcer l’adhésion
- De faciliter la mise en œuvre des actions
À retenir :
Une cartographie des risques efficace est avant tout un outil vivant, partagé et utilisé pour piloter l’activité au quotidien.
Cet article sur la cartographie des risques en ESSMS et en EHPAD vous a intéressé.e ? Restez informé.e des actualités de votre secteur en vous abonnant à notre newsletter







