Grille ALARM 2026 : comprendre et analyser les EIG / EIAS


La grille ALARM est aujourd’hui l’une des méthodes les plus utilisées pour analyser en profondeur les événements indésirables graves (EIG) et les événements indésirables associés aux soins (EIAS).
Son objectif ? Aller au-delà de l’erreur visible pour comprendre ce qui, dans l’organisation, a rendu l’événement possible.
Et depuis mars 2026, cette méthode a été actualisée pour mieux refléter la réalité du terrain : complexité des organisations, place du collectif et impact croissant du numérique.
Décryptage dans cet article de la grille ALARM 2026.
Qu’est-ce que la méthode ALARM ?
La méthode ALARM repose sur une analyse systémique des événements indésirables. Autrement dit, elle ne cherche pas “qui a fait l’erreur”, mais pourquoi cette erreur a pu se produire dans un système donné.
À partir d’un recueil de faits structuré, elle permet de :
- Remonter des causes immédiates
- Jusqu’aux causes profondes (causes racines)
- En identifiant les facteurs contributifs à différents niveaux
L’objectif final : éviter que la situation ne se reproduise.
Pourquoi utiliser la grille ALARM ?
Contrairement à une analyse centrée sur l’individu, la grille ALARM permet de :
- Éviter les conclusions simplistes
- Comprendre les dysfonctionnements organisationnels
- Favoriser une analyse partagée en équipe
- Construire des actions d’amélioration réellement efficaces
C’est aujourd’hui un outil clé pour structurer les démarches de retour d’expérience (REX) et développer la culture de sécurité.
Pour quels événements utiliser la méthode ALARM ?
La Haute Autorité de Santé recommande son utilisation pour :
- Les événements indésirables graves (EIG)
- Les événements porteurs de risque (EPR) ou “presque accidents”
- Les situations présentant un intérêt pédagogique ou organisationnel
En pratique, elle est particulièrement utile dès qu’un événement soulève des questions sur le fonctionnement collectif.
Grille ALARM 2026 : quelles évolutions ?
La grille ALARM a été actualisée en mars 2026, en lien avec la mise à jour du protocole de Londres 2024.
Ce qui change concrètement :
Une analyse plus fine du facteur humain
- Prise en compte des biais cognitifs
- Impact de la fatigue, du stress, de la charge mentale
Une place renforcée du travail en équipe
- Distinction entre communication orale et écrite
- Analyse de la supervision et du soutien entre professionnels
L’intégration du numérique et des technologies
Grande nouveauté 2026 :
- Systèmes d’information
- Dossier patient informatisé
- Aides à la décision (dont intelligence artificielle)
- Sécurité des données
Une grille plus opérationnelle
- Catégories plus détaillées
- Exemples concrets
- Aide au questionnement terrain
Les 8 catégories de la grille ALARM (version 2026)
La version actualisée de la grille ALARM distingue 8 grandes catégories de facteurs contributifs. L’objectif : analyser un événement sous tous ses angles, du plus proche de la prise en charge jusqu’au contexte global.
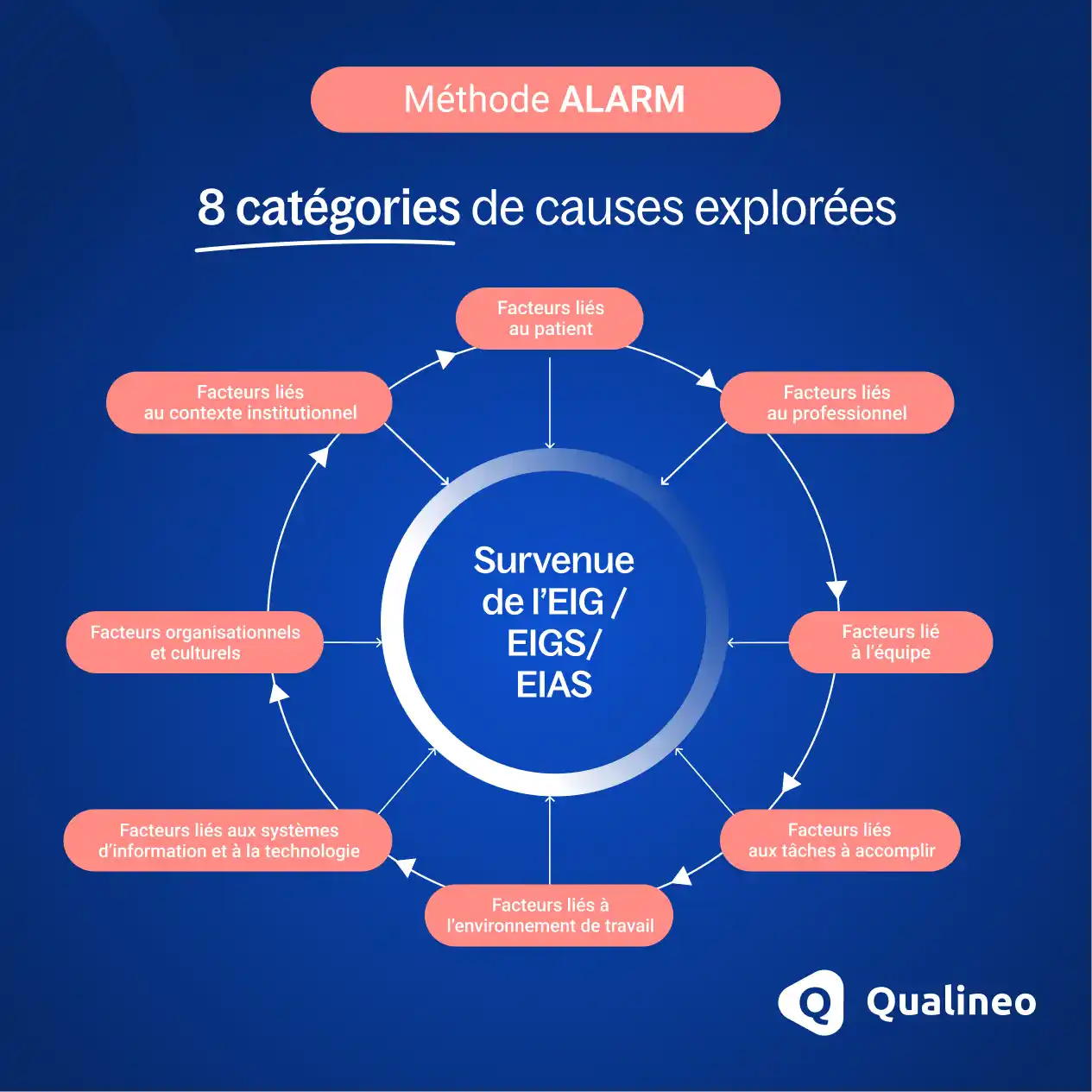
1 - Facteurs liés au patient
Cette catégorie regroupe tous les éléments propres à la personne accompagnée ou soignée.
Elle inclut notamment :
- L’état de santé : pathologies, comorbidités, gravité, âge
- Les traitements en cours et leurs risques associés
- Les facteurs de vulnérabilité : handicap, isolement, précarité, dépendance…
- La compréhension et la communication : langue, capacité d’expression, troubles cognitifs
- La relation aux soins : adhésion, refus, méfiance, comportements
La version 2026 insiste davantage sur les situations de vulnérabilité, qui peuvent augmenter le risque d’événement indésirable.
2. Facteurs liés au professionnel
Il s’agit d’analyser les éléments liés aux professionnels impliqués dans la situation.
On retrouve ici :
- Les compétences et l’expérience (formation, pratique, maîtrise du geste)
- L’état physique et psychologique (fatigue, stress, surcharge)
- Les biais cognitifs (effet tunnel, biais d’ancrage…)
- Les comportements professionnels : rigueur, respect des procédures, posture
Nouveauté importante : la grille intègre désormais explicitement les facteurs humains et cognitifs, ainsi que la culture de sécurité des soins.
3. Facteurs liés à l’équipe
Cette catégorie explore le fonctionnement collectif.
Elle couvre notamment :
- La communication orale : transmissions, alertes, briefing
- La communication écrite : dossier patient, traçabilité, comptes rendus
- La coordination entre professionnels et entre services
- La répartition des rôles et responsabilités
- La supervision et le soutien (disponibilité des référents, entraide)
- Le climat d’équipe : confiance, conflits, capacité à exprimer un désaccord
La version 2026 apporte un niveau de détail beaucoup plus fin, notamment sur :
- La distinction oral / écrit
- La qualité des transmissions
- Le soutien entre professionnels
4. Facteurs liés aux tâches à accomplir
Ici, on s’intéresse à la manière dont les soins ou les actions sont organisés. Cela inclut :
- Les protocoles et procédures : existence, accessibilité, mise à jour, utilisation
- Les examens complémentaires : disponibilité, délais, interprétation
- La définition des tâches : qui fait quoi, avec quelles compétences
- La planification : organisation des soins, priorisation, cohérence
Les écarts entre le “travail prescrit” et le “travail réel” sont souvent au cœur des analyses.
5. Facteurs liés à l’environnement de travail
Cette catégorie regroupe les conditions concrètes dans lesquelles travaillent les professionnels. On y retrouve :
- Les locaux : adaptation, ergonomie, hygiène, bruit, température
- Les équipements et matériels : disponibilité, état, maintenance
- Les effectifs : nombre de professionnels, adéquation des compétences
- La charge de travail : volume d’activité, imprévus, interruptions
- Les délais et contraintes temporelles : urgences, retards, pression
L’environnement de travail peut fortement influencer la sécurité des prises en charge, même lorsque les pratiques sont conformes.
6. Facteurs liés aux systèmes d’information et à la technologie
Grande nouveauté de la version 2026
Cette catégorie prend en compte l’impact du numérique sur les pratiques :
- Les logiciels et systèmes d’information (ergonomie, accessibilité, interopérabilité)
- Le dossier patient informatisé (complétude, lisibilité, accessibilité)
- Les aides à la décision (protocoles numériques, algorithmes, intelligence artificielle)
- La sécurité des données et la gestion des accès
Ces outils peuvent être des leviers de sécurité, mais aussi générer de nouveaux risques (erreur de saisie, mauvaise interprétation, bug…).
7. Facteurs organisationnels et culturels
Cette catégorie analyse les choix structurants de l’établissement. Elle comprend :
- L’organisation hiérarchique et les circuits de décision
- La gestion des ressources humaines (recrutement, intégration, intérim)
- La politique de formation
- La gestion des achats et de la sous-traitance
- La culture qualité et sécurité (priorisation des risques, engagement des équipes)
- Les contraintes financières
Ici, on s’intéresse à ce qui “structure” les pratiques au quotidien.
8. Facteurs liés au contexte institutionnel
Enfin, cette dernière catégorie élargit l’analyse au-delà de l’établissement.
Elle inclut :
- Les politiques de santé publique (nationales et régionales)
- L’organisation territoriale (accès aux soins, partenaires, réseau)
- La coordination entre acteurs (ville – hôpital – médico-social)
- Les facteurs environnementaux : crise sanitaire, canicule, tension sur les ressources…
Ces éléments peuvent fortement contraindre les organisations… sans être directement maîtrisables par les équipes.
En pratique, une analyse ALARM efficace consiste à explorer plusieurs catégories simultanément.Un événement indésirable résulte rarement d’une seule cause, mais plutôt d’une combinaison de facteurs à différents niveaux.
Comment utiliser concrètement la grille ALARM ?
La méthode repose sur une démarche structurée en équipe :
- Décrire précisément l’événement (faits, chronologie)
- Analyser chaque catégorie de la grille
- Identifier les facteurs contributifs
- Mettre en évidence les causes profondes
- Construire un plan d’actions adapté
La grille ALARM devient alors un outil de dialogue collectif, et non un simple document d’analyse.
Grille ALARM : un outil clé pour la qualité et la gestion des risques
Avec sa version 2026, la méthode ALARM s’inscrit pleinement dans les enjeux actuels des ESSMS et du sanitaire :
- Complexité des parcours
- Coordination des acteurs
- Transformation numérique
- Exigences de la HAS
Elle permet de structurer les analyses, mais surtout de faire évoluer les pratiques de manière durable.
En résumé
La grille ALARM 2026 marque une évolution importante :
- 8 catégories (au lieu de 7)
- Intégration du numérique et de l’IA
- Analyse plus fine du facteur humain et du collectif
Une approche encore plus adaptée aux réalités du terrain.
Cet article sur la grille ALARM 2026 vous a intéressé(e) ? Restez informé.e des actualités de votre secteur en vous abonnant à notre newsletter.
Découvrez notre vidéo sur les EI : la déclaration







