Circuit du médicament en médico-social : 5 étapes pour sécuriser la prise en charge


En structure médico-sociale, la sécurisation du circuit du médicament est une démarche cruciale assurant la qualité des soins dédiés aux personnes accompagnées. Structuré en cinq étapes, ce processus commence par la prescription, un acte médical complet défini par une ordonnance.
Chaque étape du circuit implique une coordination précise et exige une communication fluide entre les professionnels de la santé pour prévenir les erreurs.
Dans cet article, notre intervenante experte Cécile Barre de Performance & Care, vous explique comment ces étapes fondamentales contribuent à assurer une prise en charge médicamenteuse sûre, claire et conforme à la réglementation.
Étape 1 : la prescription
La prescription représente le point de départ du circuit du médicament, un acte médical à part entière dont le support formel est l'ordonnance.
Définition de la prescription
La prescription est l'acte par lequel un professionnel de la santé, principalement un médecin (à quelques exceptions près), formule des recommandations spécifiques pour la prise en charge d'une personne accompagnée.
La prescription médicale peut concerner :
- un traitement médicamenteux
- un examen médical
- des analyses
- un arrêt de travail
- un transport médicalisé, des conseils d'hygiène de vie
- une psychothérapie
- une consultation
- ou un régime alimentaire.
Les exigences à respecter en matière de prescription
En accord avec les dispositions légales énoncées à l'article L 5132-3 du Code de la Santé Publique, la prescription médicale doit répondre à un ensemble d'exigences rigoureuses pour assurer la sécurité et la clarté des soins prodigués au patient.
Ainsi, une ordonnance doit comporter les éléments suivants :
Identification du prescripteur :
- Nom et prénoms complets
- Sa qualité professionnelle et, le cas échéant, son titre ou sa spécialité
- Son identifiant professionnel le cas échéant
- Son adresse professionnelle avec la mention « France »
- Ses coordonnées téléphoniques précédées de l'indicatif international « +33 ».
- Son adresse électronique
- Sa signature manuscrite.
Date de rédaction :
- Inclusion de la date précise à laquelle l'ordonnance a été rédigée.
Identification de la personne accompagnée :
- Nom, prénoms, sexe et âge
- Poids et taille du patient (si nécessaire pour la prescription).
Dénomination du médicament ou du produit prescrit :
- Dénomination précise du médicament ou du produit prescrit
- Précision du principe actif du médicament désigné par sa dénomination commune
- Posologie du médicament
- Mode d'emploi du médicament
- Formule détaillée si l'ordonnance concerne une préparation spécifique.
Durée du traitement et renouvellement(s) :
- Indication de la durée du traitement
- Mention du nombre d'unités de conditionnement
- Le cas échéant, spécification du nombre de renouvellements autorisés pour la prescription.
Important
L'ordonnance devrait également comporter une note destinée aux situations d'urgence, avec un numéro d'appel téléphonique auquel les patients peuvent s'adresser en cas de besoin. De plus, pour certains traitements spécifiques, une surveillance particulière peut être requise, avec des indications spécifiques renforçant ainsi la vigilance et la sécurité dans la prise en charge médicamenteuse.
Étape 2 : la dispensation
La dispensation représente un acte pharmaceutique essentiel qui va au-delà de la simple délivrance d'un médicament. Elle englobe plusieurs aspects cruciaux visant à assurer la sécurité et l'efficacité de la prise en charge médicamenteuse :
- L’analyse pharmaceutique de l'ordonnance médicale
- La préparation éventuelle des doses à administrer
- La mise à disposition d'informations et de conseils.
Analyse pharmaceutique
L'analyse pharmaceutique au cours de la dispensation se déploie en deux étapes cruciales, chacune visant à assurer la sécurité et l'efficacité du traitement médicamenteux.
1 - La première étape de l'analyse pharmaceutique consiste en une évaluation minutieuse de la conformité de l'ordonnance par rapport aux réglementations en vigueur (conformément à l'Article R. 5132-3 du Code de la Santé Publique).
2 - La deuxième étape se concentre sur des aspects pharmaco-thérapeutiques, en identifiant tout potentiel surdosage ou sous-dosage, ainsi que de prévenir les interactions médicamenteuses indésirables qui pourraient compromettre la sécurité du patient.
Important
Pour garantir la qualité de l'analyse pharmaceutique, il est impératif de promouvoir une communication ouverte et complète entre les professionnels de la santé. Cela comprend la transmission de toutes les informations nécessaires relatives au traitement de la personne accompagnée.
Règles à respecter pour établissements sans PUI
Pour les établissements ne disposant pas d'une PUI, la fourniture des médicaments est assurée par les pharmaciens d'officine. Dans ce contexte, la formalisation écrite de l'organisation est une étape cruciale pour garantir une gestion transparente et sécurisée du circuit du médicament.
La convention doit stipuler :
- Sécurisation du circuit du médicament
- Organisation de la coordination pharmacien officine – équipe médicale et soignante
- Organisation et permanence des prestations pharmaceutiques
- Bon usage du médicament et lutte contre la iatrogénie
- Processus de prise en charge médicamenteuse et notamment des stupéfiants.
Ainsi que le processus de Prise En Charge Médicamenteuse (PECM) :
- Prescription
- Dispensation pharmaceutique
- Substitution des médicaments
- Modalités de livraison et de transport
- Réception et stockage dans la structure médico-sociale
- Retour des médicaments
- Responsabilité de l’établissement
- Personnel « référent médicament » de la structure
- Responsabilité du pharmacien
- Tarification, tarification des produits, de la prestation
- Durée, résiliation et transmission de la convention
- Demande d’accord de l’usager relatif à la prestation pharmaceutique.
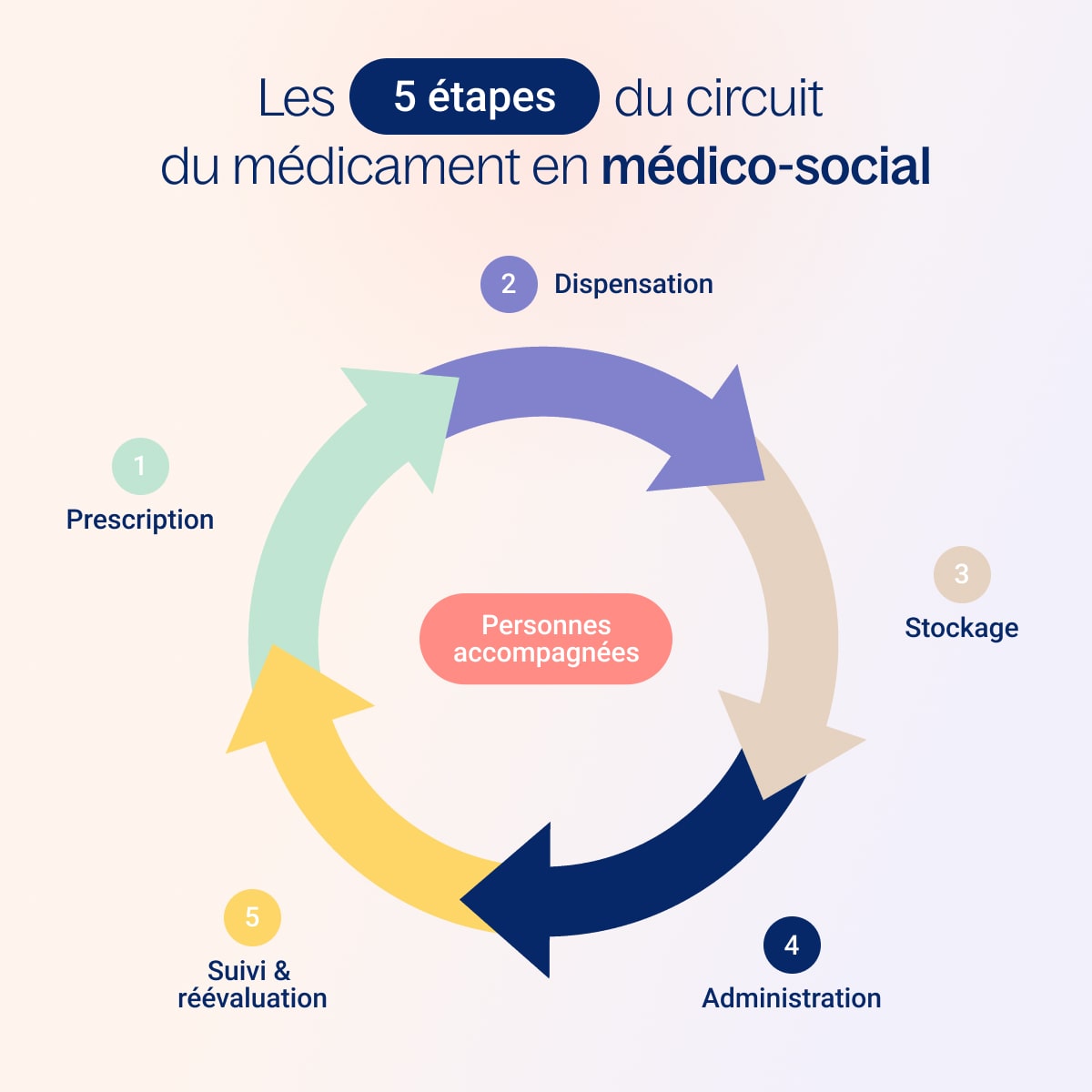
Étape 3 - Le stockage
La gestion du stockage des médicaments implique une approche méticuleuse pour assurer la sécurité, la traçabilité, et la qualité des produits.
9 règles à suivre
1 - Dispositifs de rangement sécurisés :
Utilisation de dispositifs de rangement fermés à clef, avec un accès restreint au personnel habilité, afin de prévenir tout accès non autorisé aux médicaments.
2 - Procédures écrites pour la gestion des accès :
Élaboration de procédures écrites détaillant les modalités de détention, de mise à disposition, et de transmission des clés, codes d'accès, et autres dispositifs de sécurité.
3 - Traçabilité maintenue :
Garantie du maintien des informations indispensables à la traçabilité, assurant ainsi une visibilité complète sur l'historique de chaque médicament.
4 - Conservation dans le conditionnement d'origine :
Conservation des médicaments en réserve dans leur conditionnement d'origine pour préserver leur intégrité et garantir une identification précise.
5 - Dispositifs de rangement Individuels pour chaque résident :
Mise en place de dispositifs de rangement individuels, nominatifs (nom, prénom) pour les traitements de chaque résident, avec la possibilité d'inclure des détails supplémentaires tels que le numéro de chambre, la date de naissance, voire une photographie.
6 - Vérification en cas de modification de traitement :
En cas de modification d'un traitement, s'assurer par des procédures appropriées que le médicament concerné a été retiré du dispositif de rangement individuel (casier ou pilulier).
7 - Adaptation de la capacité des dispositifs de rangement :
Veiller à ce que la capacité des dispositifs de rangement des traitements individualisés soit adaptée aux besoins, permettant ainsi une organisation efficace et évitant toute surcharge.
8 - Respect des précautions de conservation :
Respect des précautions particulières de conservation des médicaments, notamment le maintien de la chaîne du froid entre 2° et 8° C, si spécifié.
9 - Contrôle périodique des conditions de détention :
Mise en place d'un contrôle périodique des conditions de détention des médicaments, incluant la vérification des dates de péremption pour assurer la qualité et la sécurité des produits.
Étape 4 - L’administration
L'administration des médicaments constitue une étape cruciale du processus de prise en charge médicamenteuse. Cette étape est encadrée par des textes de loi visant à assurer la sécurité et l'efficacité de cette pratique.
Vérification et contrôle
Selon l'Article R4312-38 du Code de la Santé Publique (CSP) :
“L'infirmier vérifie que le médicament, produit ou dispositif médical délivré est conforme à la prescription. Il contrôle également son dosage ainsi que sa date de péremption. Il respecte le mode d'emploi des dispositifs médicaux utilisés.”
Autorisation d'administrer
La prise en charge de cette responsabilité était dévolue aux infirmiers, mais l'autorisation d'administrer des médicaments a évolué depuis 2009. Cette disposition est régie par l'Article L313-26 du CASF :
“L'aide à la prise des médicaments peut, à ce titre, être assurée par toute personne chargée de l'aide aux actes de la vie courante dès lors que, compte tenu de la nature du médicament, le mode de prise ne présente ni difficulté d'administration ni d'apprentissage particulier.”
→ Il est essentiel de noter que le libellé de la prescription médicale permet de distinguer s'il s'agit d'un acte relevant de la vie courante ou non.
Pour quels établissements ?
Les établissements et services sociaux et médico-sociaux, tels que définis dans l’article L312-1 du CASF, sont concernés par ces dispositions.
Important
Le processus d'administration des médicaments nécessite une élaboration collaborative des protocoles de soins avec l'équipe soignante. Ces protocoles détaillent les doses prescrites et le moment de la prise, assurant ainsi une mise en œuvre cohérente et sécurisée.
Éléments essentiels de la prise en charge médicamenteuse
L'administration d'un médicament constitue une tâche délicate qui requiert une approche méthodique, des compétences spécifiques et une conformité aux normes établies. Voici quelques éléments essentiels associés à cette étape cruciale :
Prescription médicale
Celle-ci doit être claire, précise et conforme aux réglementations en vigueur. Elle guide l'ensemble du processus.
Formation :
Une formation adéquate du personnel chargé de l'administration est impérative pour garantir une pratique sécurisée et efficace. Cette formation devrait couvrir plusieurs aspects, notamment :
- Le circuit du Médicament
- Les risques Infectieux
- Les risques Iatrogènes
- L’administration tracée et évaluée.
Accès aux informations nécessaires à l’administration
Un accès rapide et fiable aux informations pertinentes est essentiel pour garantir une administration sûre. Cela inclut la disponibilité des dossiers médicaux, des informations sur le patient, et des protocoles de soins établis.
Procédure en cas d’erreur
Définir une procédure claire et bien définie en cas d'erreur d'administration est cruciale. Cette dernière doit être disponible dans votre gestion documentaire. Le personnel doit être formé à reconnaître, signaler, et corriger les erreurs potentielles de manière prompte et efficace, tout en assurant la sécurité du patient.
Contrôler avant d’administrer
L'application de la méthode QQOQCP offre un cadre structuré pour le contrôle avant l'administration d'un médicament, contribuant ainsi à minimiser les risques d'erreur et à assurer une prise en charge médicamenteuse sécurisée et de qualité.
- Quoi = Le médicament
- Qui = La personne accompagnée
- Où = Environnement calme
- Quand = Heure et fréquence d’administration
- Comment = Modalités d’administration (préparation et voie)
- Pourquoi = la règle des 5 B
La règle des 5 B
Les 5 B offrent une approche complète pour comprendre le "Pourquoi" de l'administration d'un médicament :
- Bonne personne : s'assurer que le médicament est destiné à la bonne personne.
- Bon médicament : vérifier l'identification correcte du médicament.
- Bonne dose : contrôler la conformité du dosage par rapport à la prescription.
- Bon moment : respecter l'heure et la fréquence d'administration.
- Bonne voie : suivre la voie d'administration spécifiée dans la prescription.
Étape 5 - Le suivi et l’évaluation
À travers une évaluation régulière basée sur :
- la traçabilité
- la gestion des événements indésirables FEI / FEIG
- la prise en compte de l'iatrogénie.
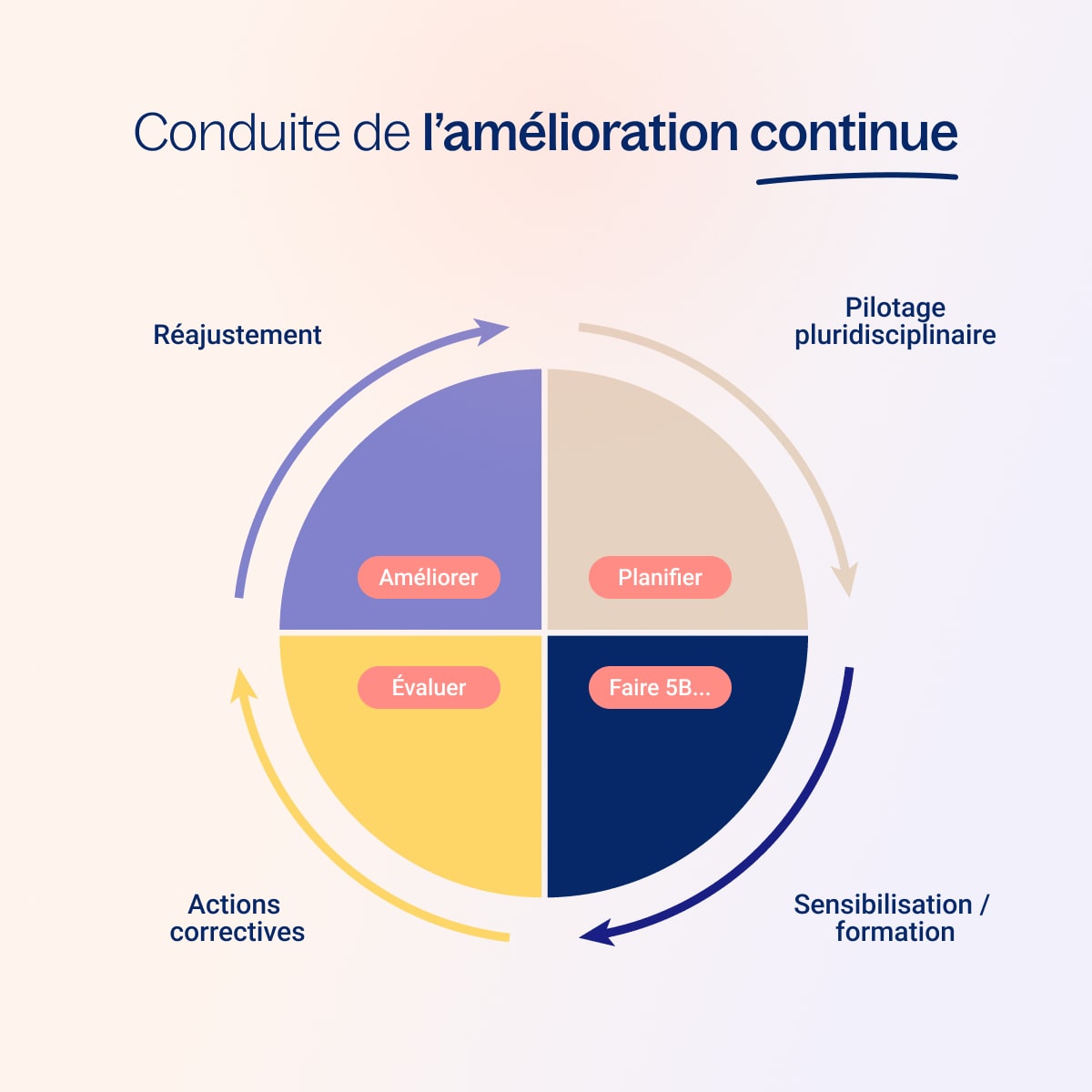
L'étape de suivi et d'évaluation s'inscrit dans une démarche proactive d'amélioration continue, visant à renforcer la qualité des soins et la sécurité des patients.
En s'inspirant de la Roue de Deming, il s'agit d'assurer la conduite de l'amélioration continue. Cette approche cyclique, également connue sous le nom de cycle PDCA (Plan-Do-Check-Act), encourage :
- l'identification des opportunités d'amélioration à intégrer dans votre plan d’actions
- la mise en œuvre de changements
- la vérification de leur efficacité
- l'ajustement continu pour optimiser les processus.
Rappel réglementaire : le circuit du médicament dans le référentiel HAS
Dans le référentiel des ESSMS, le circuit du médicament est repris au chapitre 3 Audit système du manuel d’évaluation dans l’objectif 3.6, relatif à « la stratégie de gestion du risque médicamenteux ».
L'objectif 3.6 fait l’objet d’un critère impératif qui ne s’applique qu’au champ du médico-social :
- Critère 3.6.2 - Les professionnels respectent la sécurisation du circuit du médicament.
Au niveau du même objectif, citons également trois autres critères standards relatifs à la prise en charge et aux risques médicamenteux :
Chapitre 3 - Audit système
- Critère 3.6.3 - Les professionnels accompagnent les personnes dans la continuité de leur prise en charge médicamenteuse.
- Critère 3.6.4 - Les professionnels alertent en cas de risque lié à la prise en charge médicamenteuse, dont la iatrogénie.
- Critère 3.6.5 - Les professionnels sont sensibilisés et/ou formés à la prévention et à la gestion du risque médicamenteux.
Sans oublier le critère standard :
Chapitre 1 - Accompagné traceur
- Critère 1.15.4 - La personne accompagnée est associée à la gestion de son traitement médicamenteux pour favoriser sa compréhension et son adhésion et s'assurer de sa continuité.
Ce dossier complet sur le circuit du médicament en médico-social vous a intéressé(e) ? Restez informé.e des actualités de votre secteur en vous abonnant à notre newsletter.


Circuit du médicament : comment le sécuriser et se conformer aux attendus de la HAS ?






