Infections nosocomiales : définition, transmission et prévention

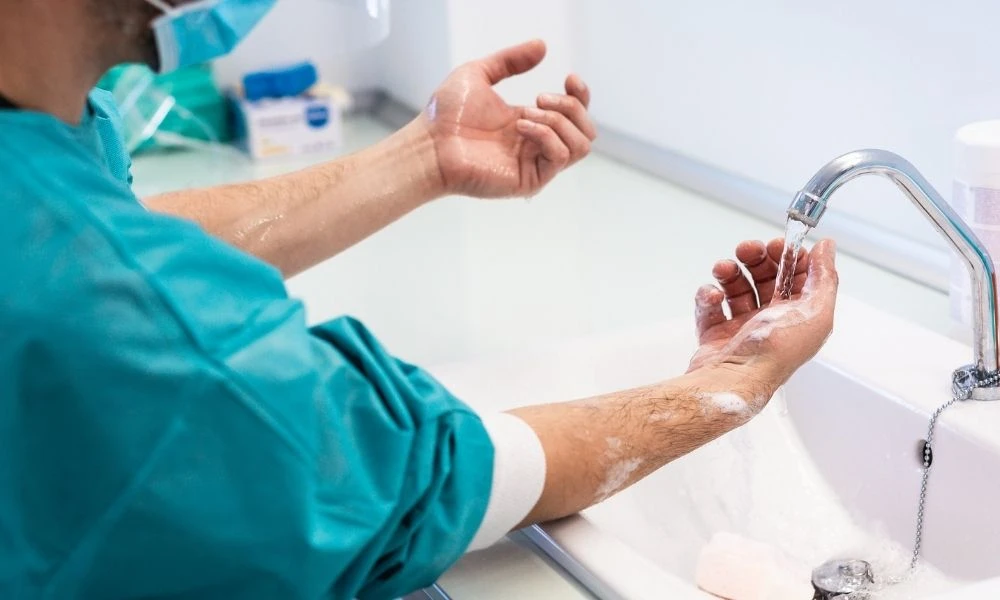
Les infections nosocomiales, ou infections associées aux soins (IAS), sont des infections contractées au cours d’une hospitalisation ou d’une prise en charge médicale. Elles constituent un enjeu majeur de sécurité des patients et de prévention dans les établissements de santé.
Selon l’Inserm et Santé publique France, environ 6 % des patients hospitalisés développent une infection associée aux soins. Infections urinaires, respiratoires, du site opératoire ou du sang : elles peuvent prolonger la durée d’hospitalisation et augmenter le risque de complications.
Définition, modes de transmission, infections les plus fréquentes, prévention : voici ce qu’il faut savoir sur les infections nosocomiales.
Qu’est-ce qu’une infection nosocomiale ?
Une infection nosocomiale est une infection contractée au cours d’une prise en charge dans un établissement de santé, alors qu’elle n’était ni présente ni en incubation au moment de l’admission du patient.
En pratique, une infection est considérée comme nosocomiale lorsqu’elle apparaît au moins 48 heures après l’admission. Ce délai permet de distinguer une infection acquise avant l’entrée dans l’établissement d’une infection survenue pendant la prise en charge.
Une infection nosocomiale peut survenir lors d’une hospitalisation, après une intervention chirurgicale ou à l’occasion de certains soins invasifs. Elle peut être liée directement à un acte de soins ou favorisée par l’environnement de prise en charge.
Infection nosocomiale ou infection associée aux soins : quelle différence ?
Le terme infection associée aux soins (IAS) est aujourd’hui plus large que celui d’infection nosocomiale. Il désigne les infections survenant au cours d’une prise en charge par un professionnel de santé, que celle-ci ait lieu à l’hôpital, en ambulatoire, à domicile ou en structure médico-sociale.
Autrement dit, l’infection nosocomiale est une catégorie d’infection associée aux soins. L’usage du terme IAS permet donc de mieux prendre en compte l’ensemble du parcours du patient.
Quelles sont les infections nosocomiales les plus fréquentes ?
Les infections nosocomiales peuvent toucher différents organes et survenir dans des contextes de soins variés. Toutefois, certaines infections représentent la majorité des cas observés dans les établissements de santé.
Les quatre infections nosocomiales les plus fréquentes sont les infections urinaires, les infections respiratoires, les infections du site opératoire et les infections du sang. Elles sont souvent associées à des dispositifs médicaux ou à des actes invasifs.
Les infections urinaires
Les infections urinaires sont parmi les infections nosocomiales les plus fréquentes. Elles sont le plus souvent liées à la pose d’une sonde urinaire, qui peut favoriser l’introduction de micro-organismes dans les voies urinaires.
Les infections respiratoires
Les infections respiratoires, notamment les pneumonies, surviennent principalement chez les patients les plus fragiles, en particulier ceux pris en charge en réanimation ou sous ventilation assistée.
Les infections du site opératoire
Les infections du site opératoire apparaissent au niveau de la zone du corps ayant fait l’objet d’une intervention chirurgicale. Elles peuvent survenir dans les jours ou les semaines suivant l’opération et nécessitent une surveillance attentive.
Les infections du sang
Les infections du sang, aussi appelées bactériémies, sont souvent associées à l’utilisation de cathéters vasculaires ou d’autres dispositifs médicaux invasifs.
Plusieurs micro-organismes sont fréquemment impliqués dans ces infections, notamment Escherichia coli, Staphylococcus aureus, Enterococcus faecalis ou encore Pseudomonas aeruginosa. Leur présence peut provenir du microbiote humain ou de l’environnement hospitalier.
Comment se transmet une infection nosocomiale ?
Les infections nosocomiales peuvent se transmettre de plusieurs façons dans les établissements de santé : par les mains (transmission manuportée), par gouttelettes respiratoires, par voie aérienne ou par contact avec des surfaces et dispositifs médicaux contaminés.
La transmission manuportée
La transmission manuportée est le principal mode de transmission des infections nosocomiales. Elle se produit lorsque des micro-organismes sont transportés par les mains, notamment celles des professionnels de santé, d’un patient à un autre ou d’une surface contaminée vers un patient.
C’est pourquoi l’hygiène des mains, en particulier la friction hydroalcoolique, constitue l’une des mesures les plus efficaces pour limiter la diffusion des agents pathogènes.
La transmission par gouttelettes
La transmission par gouttelettes concerne les micro-organismes présents dans les sécrétions respiratoires. Lorsqu’une personne tousse, éternue ou parle, de petites gouttelettes peuvent être projetées à courte distance et contaminer les muqueuses d’une personne proche.
La transmission aérienne
Certaines infections peuvent se transmettre par voie aérienne. Dans ce cas, des particules très fines restent en suspension dans l’air et peuvent être inhalées par d’autres personnes, même à distance du patient source.
La transmission par surfaces et matériel
Les micro-organismes peuvent également se transmettre par contact avec des surfaces ou des dispositifs médicaux contaminés. Poignées de porte, lits, équipements médicaux ou dispositifs invasifs peuvent constituer des vecteurs de contamination si les protocoles de nettoyage et de désinfection ne sont pas correctement appliqués.
Quels facteurs favorisent les infections associées aux soins ?
Plusieurs facteurs favorisent la survenue d’une infection nosocomiale ou d’une infection associée aux soins. Les principaux sont la vulnérabilité du patient, les actes invasifs, l’usage des antibiotiques et l’environnement de soins.
La vulnérabilité des patients
Les patients hospitalisés présentent parfois des défenses immunitaires affaiblies en raison de leur âge, de leur pathologie ou de certains traitements. Cette fragilité augmente le risque de développer une infection au cours de la prise en charge.
Les actes invasifs
De nombreux soins impliquent des dispositifs médicaux invasifs comme les cathéters, les sondes urinaires, les drains ou la ventilation assistée. Ces dispositifs peuvent constituer des portes d’entrée pour les micro-organismes s’ils ne sont pas utilisés et surveillés selon des protocoles stricts.
L’usage des antibiotiques
L’utilisation fréquente d’antibiotiques, notamment à large spectre, peut favoriser l’apparition de bactéries résistantes. Ces bactéries multirésistantes compliquent la prise en charge et augmentent le risque d’infections associées aux soins.
L’environnement de soins
L’environnement hospitalier peut également jouer un rôle dans la transmission des agents pathogènes. Les surfaces, les équipements médicaux ou les réseaux d’eau peuvent constituer des réservoirs de micro-organismes si les procédures de nettoyage, de désinfection et de maintenance ne sont pas rigoureusement appliquées.
Quelles sont les populations les plus à risque d’infections nosocomiales ?
Certaines populations présentent une vulnérabilité plus importante face aux infections nosocomiales, en raison de leur état de santé, de traitements spécifiques ou de soins plus invasifs.
Les patients pris en charge en réanimation sont particulièrement exposés, en raison de la présence fréquente de dispositifs médicaux invasifs comme les cathéters, les sondes ou la ventilation assistée.
Les personnes âgées présentent également un risque plus élevé, notamment en raison d’un système immunitaire plus fragile et de pathologies chroniques souvent associées.
D’autres patients sont également plus vulnérables, notamment :
- les nouveau-nés prématurés
- les patients immunodéprimés
- les patients atteints de cancer ou sous chimiothérapie
- les personnes ayant subi une transplantation
Chez ces populations, la prévention des infections associées aux soins constitue donc un enjeu majeur de sécurité et de qualité des soins.
Comment prévenir les infections nosocomiales ?
La prévention des infections nosocomiales repose sur plusieurs mesures : l’hygiène des mains, l’utilisation d’équipements de protection, le bon usage des antibiotiques et l’entretien rigoureux de l’environnement de soins.
En pratique, elle passe notamment par le respect des précautions standards et, dans certaines situations, par la mise en œuvre de précautions complémentaires d’hygiène.
L’hygiène des mains
L’hygiène des mains constitue la mesure la plus efficace pour prévenir les infections associées aux soins. Les professionnels de santé doivent réaliser une friction hydroalcoolique ou un lavage des mains aux moments clés de la prise en charge, notamment avant et après tout contact avec un patient.
Les équipements de protection
Le port d’équipements de protection individuelle permet de limiter les risques de contamination lors des soins. Selon les situations, les professionnels peuvent utiliser des gants, des masques ou des lunettes de protection, en particulier lors d’un risque de contact avec des liquides biologiques ou de projection.
Le bon usage des antibiotiques
La prescription raisonnée des antibiotiques est essentielle pour limiter l’apparition de bactéries résistantes. L’antibiothérapie doit être adaptée à la situation clinique, avec une réévaluation régulière des traitements afin d’éviter les prescriptions inutiles ou inappropriées.
L’entretien des locaux et des dispositifs médicaux
Le nettoyage et la désinfection des surfaces, des équipements et des dispositifs médicaux sont indispensables pour réduire la présence de micro-organismes dans l’environnement de soins. Ces opérations doivent suivre des protocoles stricts afin de garantir la sécurité des patients et des professionnels.
Prévention des infections nosocomiales : un enjeu pour les établissements de santé
La prévention des infections nosocomiales constitue un enjeu majeur pour les établissements de santé et les structures médico-sociales. Au-delà des mesures d’hygiène individuelles, elle repose sur une organisation collective, des protocoles clairs et une vigilance constante de l’ensemble des professionnels.
Les établissements mettent en place différentes actions pour limiter les infections associées aux soins : protocoles d’hygiène, surveillance des infections, formation des équipes, gestion des dispositifs médicaux et amélioration continue des pratiques professionnelles.
Ces démarches s’inscrivent dans les politiques de qualité et de gestion des risques, avec un objectif : renforcer la sécurité des soins et réduire la survenue d’événements indésirables liés aux infections.
La prévention des infections associées aux soins repose ainsi sur une mobilisation collective, impliquant les professionnels de santé, les patients et l’ensemble des acteurs du système de soins.
À retenir
Les infections nosocomiales :
- concernent environ 6 % des patients hospitalisés
- surviennent au moins 48 heures après l’admission
- se transmettent principalement par les mains
- peuvent être prévenues par l’hygiène, les précautions standards et la gestion des risques
Cet article sur les infections nosocomiales vous a intéressé.e ? Restez informé.e des actualités de votre secteur en vous abonnant à notre newsletter


Circuit du médicament : comment prévenir les erreurs et sécuriser les pratiques ?






